Содержание
Как лечить болезнь Осгуда – Шляттера у детей и взрослых
 Болезнь Осгуда-Шляттера связана с нарушением кровообращения в колене, из-за чего начинается постепенное разрушение ядра коленной кости. Из-за плохого поступления крови начинается воспаление хряща и большеберцовой кости.
Болезнь Осгуда-Шляттера связана с нарушением кровообращения в колене, из-за чего начинается постепенное разрушение ядра коленной кости. Из-за плохого поступления крови начинается воспаление хряща и большеберцовой кости.
Чаще всего болезнь Осгуда-Шляттера проявляется у активных подростков или людей, занимающихся спортом. Может оно возникать и как последствие травм или перегрузок коленного сустава.
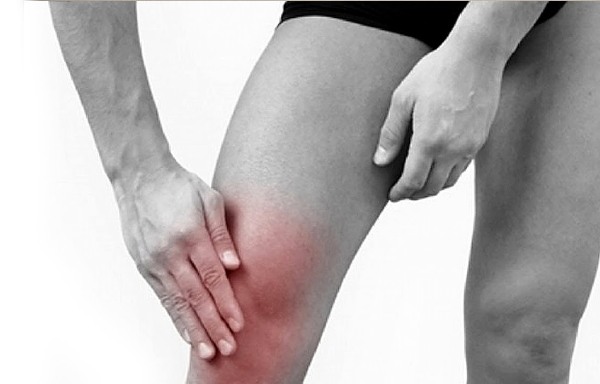
Долго не спадающий отёк, припухлость колена, болезненные ощущения при разгибании и сгибании ноги могут свидетельствовать о начавшемся процессе разрушения хряща. Болезнь вполне излечима, а в случае подростковых заболеваний — проходит с возрастом, но лишь контроль врача и тщательное лечение смогут помочь полностью восстановить подвижность.
Почему возникает болезнь?
Одной из самых распространённых причин возникновения болезни Осгуда-Шляттера являются травмы колена разной степени тяжести. У взрослых, как правило, болезнь развивается как одно из осложнений после прямых травм:
- Переломы колена.
- Вывихи и прочие повреждения целостности коленного хряща.
Но чаще всего подвержены болезни Шляттера подростки, чей организм развивается не всегда равномерно, а некоторые органы системы просто «не успевают» дорастать до соответствующих размеров. При этом увеличивающаяся масса тела и получаемые нагрузки обычно превышают возможности хрящевой ткани. Перегрузка связок приводит к заболеванию.
Ситуация усугубляется, если ребёнок при этом занимается спортом. Приседания, наклоны, резкие смены движения, часто непомерные нагрузки приводят к растяжению сухожилий четырёхглавой мышцы. Из-за этого соединение коленной чашечки и большеберцовой кости слабеет, а частое перенапряжение приводят к постоянным микротравмам. Ими могут быть:
- Растяжения, после которых следуют отёки и болезненные ощущения.
- Надрывы сухожилий, приводящие к опухолям и отёкам в районе колена.
Пытаясь перекрыть возникшую пустоту, организм заполняет её небольшой шишкой из костной ткани, которая выглядит как небольшая доброкачественная опухоль.
Кто подпадает под риск заболевания?
Самая большая группа риска — это мальчики подростки от 8 до 18 лет, активно занимающиеся спортом. Согласно статистике, у 25 % детей данного пола и возраста в той или иной форме переносят болезнь Осгуда-Шлаттера. И лишь 5 % из них не причастны к активным занятиям спортом, а заболевают из-за различных травм или врождённых дефектов хряща колена.
К сожалению, с распространением женских видов спорта своеобразная группа риска сформировалась и среди девочек подростков. Это в основном девушки от 12 до 18 лет, также активно занимающиеся спортом и получающие спортивные травмы. Поскольку общая жизненная активность девочек-подростков значительно ниже, чем у мальчиков, то и риск заболевания ниже — около 5-6 %.
Вторая значительная группа риска — это профессиональные спортсмены, как правило, молодые, перенёсшие травмы колена различной степени тяжести. Микротравмы во взрослом возрасте становятся причиной заболевания значительно реже.
Какие же виды спорта усугубляют риск заболевания? В первую очередь те, которые связаны с прыжками, рывками, наклонами, резкими сменами направления движения, перегрузками и растяжением связок. В группы риска попадают молодые люди, занимающиеся следующими видами спорта:
- Лёгкая атлетика.
- Футбол.
- Волейбол.
- Баскетбол.
- Художественная гимнастика.
- Фигурное катание.
В группу риска можно занести также профессиональных танцоров таких направлений как контемп, брейк и других современных танцев.
Всё это не означает, что подростку или взрослому вредно заниматься подобными видами спорта — но нагрузки должны быть чётко рассчитаны. Родителям подростков, особенно мальчиков, следует контролировать нагрузки, получаемые ребёнком, приучать его к культуре спорта.
Как проявляется заболевание?
Первыми симптомами заболевания являются боли в коленях, возникающие после физических нагрузок. Вероятность того, что это не просто растяжение,  увеличивается при наличии в истории больного травм колена.
увеличивается при наличии в истории больного травм колена.
Вначале боль может проявляться не постоянно, а лишь при серьёзных физических нагрузках, но со временем болевые ощущения усиливаются, появляются припухлости, становится трудно совершать привычные ранее упражнения. Кроме болей, называют также ряд других симптомов:
- Припухлости в области колена, со временем перерастающие в опухоль.
- Постоянные отёки в нижней или верхней части колена, проявляющиеся после физических нагрузок, а также по утрам.
- Стреляющая боль в нижней части колена, проявляющаяся во время перенапряжения.
- Усиление боли при физических нагрузках.
К сожалению, на начальном этапе на подобные симптомы обращают внимание очень немногие. Боли при нагрузках или перенапряжении и лёгкие, быстро спадающие отёки могут продолжаться на протяжении нескольких недель, а то и месяцев.
Других признаков начавшегося процесса может и не быть, поэтому недомогания зачастую списывают на мелкие травмы. И лишь когда резка боль при полном сгибании колена и опухоли дают о себе знать, больной обращается к врачу. Чтобы избежать возможных осложнений, за медицинской помощью следует обратиться как можно раньше.
Диагностика и лечение
Чтобы диагностировать болезнь Осгуд-Шлаттера, необходимо обязательно сделать рентгеновский снимок проблемной зоны. Рентгенография колена позволит исключить добро- и злокачественные опухоли другого происхождения, растяжения, ушибы и прочие проблемы суставов со сходными симптомами. Дополнительными способами диагностики является пальпация опухоли, жалобы больного на сильные боли при резком сгибании колена.
Ранее было принято считать, что у детей заболевание Осгуда-Шляттера проходит само собой и только у взрослых его нужно лечить, но это не совсем верно.
Во избежание последствий и при очень ярко выраженных симптомах используют следующие средства лечения болезни Осгуда-Шляттера:
- ЛФК. Курс лечебной физкультуры для страдающих болезнью Осгуда-Шляттера включает в себя упражнения, направленные на укрепление коленного сустава и развитие мышц бедра. Сбалансированный цикл упражнений на растяжение подколенных сухожилий и четырёхглавой мышцы позволит снизить нагрузку на проблемный участок и будет способствовать улучшению состояния.
- Массаж поражённых участков с согревающими и противовоспалительными мазями. Так, идеально подходит троксевазиновая мазь.
- Физиотерапия. Тубусное ультрафиолетовое облучение назначается пациентам с последней стадией заболевания. Если изменения неглубокие, назначается электрофорез с кальцием и новокаином, а также прогревания.
- Применение согревающих компрессов.
- Приём противовоспалительных и болеутоляющих средств. Обычно назначаются ибупрофен и ацетаминофен.
 Но если заболевание прогрессирует, а консервативные методы оказываются бессильны, приходится применить хирургическое вмешательство, а именно механическое изъятие опухоли. Если необходимо, изымается весь участок сустава, поражённого дистрофическим процессом.
Но если заболевание прогрессирует, а консервативные методы оказываются бессильны, приходится применить хирургическое вмешательство, а именно механическое изъятие опухоли. Если необходимо, изымается весь участок сустава, поражённого дистрофическим процессом.
«Мёртвый» сустав заменяют пластиковым имплантом. Разумеется, подобное вмешательство — достаточно серьёзный шаг, а потому в первую очередь применяются нехирургические меры.
Возможные осложнения
При тяжёлом протекании заболевания после окончания курса лечения остаётся костный нарост в виде шишки под коленной чашечкой.
При неполном лечении остаются болевые ощущения, ноющие боли, которые могут регулярно появляться после сильных физических нагрузок.
На период лечения и реабилитации следует исключить занятия спортом, придерживаться определённой диеты, не забывать о лечебных упражнениях, не допускать перегрузок сустава.
Болезнь Осгуда-Шлаттера вполне излечима, но к лечению её необходимо подходить ответственно.
Видео: Как выглядит болезнь Шлаттера на рентгенограмме
Фитнес, пилатес, бег, отжимания, аквааэробика при остеохондрозе при грамотном использовании не только не противопоказаны, но и разрешены при грамотном проведении. Конечно, существуют разные степени дегенеративно-дистрофических болезней позвоночника. При них может быть сильный болевой синдром, вторичные нарушения во внутренних органах, ограничение подвижности.
Если после отжиманий болит грудная клетка, нужно обратиться к кардиологу.
При выборе спорта следует проконсультировать с врачом относительно правильного его проведения. Всем известно, что профессиональные спортивные нагрузки не способствуют здоровью. Только ограниченные физические нагрузки помогут предотвратить расслабить мышечный каркас спины и исключить прогрессирование болезни.

Профессиональный бег при шейном остеохондрозе противопоказан. А вот дозированные физические нагрузки помогут улучшить кровоснабжение в позвоночном столбе. Если будете заниматься спортом, дегенеративно-дистрофические изменения приобретут острую форму. Когда появиться сильный болевой синдром, все равно придется бросить любимое занятие. Лучше это сделать раньше, чем впоследствии страдать от своей беспечности.
Таким образом, остеохондроз и спорт совместимы только при грамотном выполнении рекомендаций врача относительно физических нагрузок. В статье рассмотрим тонкости и нюансы данного вопроса.
Противопоказанные виды спорта
При дегенеративных изменениях позвоночника некоторые виды спорта противопоказаны:
- Тяжелые атлетические тренировки при остеохондрозе;
- Прыжки в высоту;
- Бросание копья;
- Метание диска;
- Бадминтон;
- Теннис.
При занятиях вышеописанными видами создается сильная нагрузка на позвоночный столб. Интенсивная накачка мышц будет способствовать искривлению позвоночной оси. Даже в периоды ремиссии дегенеративно-дистрофических болезней нельзя сильно накачивать скелетную мускулатуру.

Даже подтягивания при остеохондрозе представляют опасность, так как при них происходит вытяжение позвоночного столба. При подвывихах или нестабильности позвонков тракция приведет к повреждению мягких тканей, что усилит болевой синдром. При этом может возникнуть выпадение межпозвонковой грыжи.
Хоккей и футбол при остеохондрозе представляют опасность из-за травматизации организма. В идеале подвижный спорт должен обладать оздоравливающим действием на организм. Тем не менее, участники часто увлекаются, что приводит к неожиданным повреждениям, растяжениям мышечно-связочного аппарата.
Опасность травм позвоночника увеличивается при катании на горных лыжах, фристайле, прыжках с высоты. Прогулки зимой на лыжах нагружают позвоночный столб из-за необходимости ношения рюкзака на спине.
Минимальная нагрузка на спину создается тогда, когда ноша локализуется сзади на ремнях, которые закреплены на плечах. В такой ситуации мышечные волокна сильно не напрягаются, что не приводит к смещению позвоночной оси.
Гольф, бадминтон и теннис сопровождаются резкими поворотами туловища в сторону. При них усиливаются болевые ощущения, и повышается степень нестабильности позвонков. Смещение позвоночных сегментов постепенно приводит к формированию грыж.
Какие тренировки разрешены
Прогулки в лесу, плавание, бег при шейном остеохондрозе, плавание – помогают нормализовать кровоснабжение и снять болевые ощущения.
Для оздоровления спины следует совершать вечерние пробежки на свежем воздухе. Лучше бегать по дорожке с опилками в спортивной обуви. В такой ситуации укрепление позвоночного столба будет осуществляться за счет амортизирующей нагрузки.
Плавание и аквааэробика при остеохондрозе позволяет расслабить мышцы спины. При занятиях данными видами спорта укрепление скелетной мускулатуры происходит максимально эффективно.

Следует понимать, только, что любой спорт при болезнях позвоночника противопоказан во время болевого синдрома. Физкультуру лучше отменить, пока здоровье не восстановится. Сразу после боли рекомендована даже незначительная гимнастика. Можно висеть на турнике, заниматься растяжкой, выполнять дыхательные упражнения по Соколовой. Главное – регулярность лечебной физкультуры.
Женщинам рекомендуем пилатес или фитнес при остеохондрозе, которые следует проводить регулярно. Данные тренировки позволяют укрепить мышцы шеи и поясницы. Прочный мышечный корсет будет поддерживать правильно положение позвоночной оси. Желательно после занятия фитнесом или пилатесом бегать на свежем воздухе в течение 20-30 минут. Так создается возможность для укрепления дыхательной мускулатуры.
Пилатес при шейном остеохондрозе позволяет предотвратить гипоксию головного мозга. Занятия предотвращают сдавление позвоночной артерии в поперечных отростках шейных позвонков. Данный сосуд обеспечивает кровью около 25% тканей головного мозга. Патология наблюдается при нестабильности или подвывихах позвонков шеи.

Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Обратим внимание читателей на физические нагрузки, возникающие при подъеме тяжестей, сидении за столом. При статических движениях мышцы постоянно находятся в состоянии асинхронного тонуса. На работе для снятия мышечной нагрузки советуем часто вставать и совершать минимальные движения.
В домашних условиях хорошим эффектом для восстановления скелетной мускулатуры хорошим эффектом обладает велотренажер при остеохондрозе, который позволят снять физическое напряжение. Использование подобных изделий следует оговаривать с врачом.
Опирайтесь о спинку стула в положении сидя. При этом спинка стула должна располагаться выше плечевого пояса. Сиденье желательно выбирать ровное и жесткое. Его глубина не должна быть менее четвертой части размера бедер.
Помните, что приподнимая тяжелые предметы с пола, следует немного присесть. При этом держите спину прямо, разогните коленные суставы. Следите, чтобы мускулатура ног не находилась в состоянии сокращения.
Женщинам можем рекомендовать танцы при остеохондрозе. Только при выполнении движений нужно следить, чтобы повороты туловища не спровоцировали усиление болевых ощущений.

Таким образом, тренажеры, бег, велосипед, качание пресса – мероприятия, которые разрешены при дегенеративно-дистрофических болезнях позвоночника. Перед их применением следует согласовать с врачом упражнения, которыми будете лечить патологию.
В заключение совет женщинам: высокий каблук не способствует здоровью. Если не можете от него отказаться, ограничивайте время ношения.
Профессиональные занятия спортом всегда чреваты различными травмами. Особенно опасны подобные процессы в подростковом возрасте, когда организм еще находится в стадии роста и любая возникшая болезнь, если вовремя не начать ее лечение, может привести к серьезным проблемам в будущем.
Некоторые подростки, занимающиеся легкой атлетикой, баскетболом, футболом, фигурным катанием или гимнастикой, замечают у себя появление болезненной шишки, расположенной чуть ниже коленной чашечки. Это симптомы болезни Осгуда-Шляттера, которая часто поражает молодых спортсменов. Рассмотрим подробнее ее признаки и применяемое в этом случае лечение.
Основные понятия
Болезнь Осгуда Шляттера — асептическое нарушение целостности бугристого нароста и ядра большой берцовой кости, которое появляется вследствие систематических травм этого узла, происходящих на фоне быстрого развития костной ткани и роста костей скелета.


Внешне симптомы болезни Осгута-Шляттера возникают в виде болезненных ощущений, локализующихся в районе колена, которые усиливаются при движении (ходьба, бег, приседания). Кроме того, через кожные покровы хорошо заметна шишка возле большеберцовой кости, которая является хорошо известным признаком, сопровождающим болезнь Шляттера.
Это заболевание впервые было изучено в начале XX века врачом, имя которого впоследствии и получила. Для болезни Осгуда-Шляттера есть и другое название — остеохондропатия бугристости большой берцовой кости — которое в основном применяется специалистами, работающими в области клинической ортопедии, а также врачами-травматологами. Этот медицинский термин очень точно отражает симптомы и процессы, проходящие в суставе при болезни Осгута-Шляттера.
Всего в группу так называемых остеохондропатий входят следующие патологии:
- болезнь Осгуда-Шляттера;
- болезнь Кальве;
- болезнь Келера;
- болезнь Тиманна.
Причина появления всех нарушений одинакова — невоспалительные процессы, приводящие к разрушению костной ткани.
Болезнь Шляттера чаще всего встречается у детей в возрасте от 10 до 17 лет. Именно на протяжении этого периода в организме наблюдается усиленный рост костной ткани, то есть увеличение размера скелета. Более всего это нарушение поражает подростков мужского пола, но в последнее время разрыв между девочками и мальчиками, страдающими от болезни Осгута-Шляттера, постепенно сокращается. Как правило, разрушение бугристости наблюдается только на одной нижней конечности, но в некоторых случаях патология, возникающая при болезни Шляттера, развивается на обеих ногах.


Причины возникновения
Основными факторами, которые приводят к появлению у подростков признаков болезни Шляттера могут быть:
- прямое травматическое воздействие на коленный сустав (повреждение связующих тканей, переломы, вывихи);
- постоянные микротравмы сустава во время профессиональных занятий спортом.
Согласно проведенным статистическим исследованиям, болезнь Осгута-Шляттера появляется у каждого пятого подростка, занимающегося профессиональным спортом, и лишь у 5% остальных детей.
Занятия некоторыми видами физической активности представляют особую опасность, так как болезнь Шляттера в этих случаях еще больше распространена:
- баскетбол;
- волейбол;
- футбол;
- хоккей;
- балет;
- спортивная гимнастика;
- фигурное катание;
- бег.
Так как большинством из этих видов спорта предпочитают заниматься мальчики, болезнь Осгуда-Шляттера у представителей сильного пола встречается чаще. Однако, в последнее время женский спорт приобретет большую популярность, потому признаки болезни Шляттера все чаще встречается и у девочек.
Лечение
Пострадавшие от болезни Шляттера проходят лечение у нескольких специалистов:
Чтобы эффективно лечить болезнь Шляттера, в первую очередь нужно убрать нагрузки с пораженного сустава. Если лечение болезни Шляттера началось слишком поздно, может потребоваться фиксирующая повязка.


Что касается лекарственных препаратов, с помощью которых можно лечить болезнь Шляттера, то для этого применяются фармакологические средства, обладающие противовоспалительным и обезболивающим действием. Лечение болезни Шляттера может проводиться и с помощью физиотерапевтических процедур:
- грязелечения;
- магнитной терапии;
- ультразвука высокой частоты;
- ударно-волновой терапии;
- парафинолечения;
- массажа нижних конечностей.
Лечение также может включать электрофорез с кальцием, что помогает восстановить участки костной ткани, которые повреждает болезнь Шляттера.
Для того чтобы лечить рассматриваемое заболевание Шляттера, можно применять лечебную гимнастику. Хорошо подойдет комплекс упражнений, направленный на растяжение подколенных сухожилий, а также различных мышц, ответственных за работу бедренного и коленного сустава, который и поражает болезнь Осгута-Шляттера.
В результате подобных занятий уменьшается напряжение связки, закрепляющей надколенник и берцовую кость. Лечение, которое позволяет устранить болезнь Шляттера, может дополняться упражнениями, способствующими усилению бедренных мышц.
Лечить болезнь Шляттера — это не значит просто избавиться от ее симптомов. Для избежания рецидивов следует избегать больших нагрузок на колено, прекратить занятия бегом, приседания. Это не позволит болезни Шляттера развиваться с новой силой.
Если разрушение тканей, вызванное болезнью Осгуда-Шляттера, затронуло большую площадь кости, лечить нарушение можно лишь с помощью хирургической операции. При ее проведении удаляются пораженные участки, на место которых подшивается специальный костный трансплантат, поддерживающий бугристость большой берцовой кости.
Заключение
Все медицинские работники знают, что любое заболевание легче вылечить на начальной стадии его развития. Это касается и рассмотренной патологии. При появлении первых признаков следует обратиться в больницу для прохождения курса лечения. В этом случае можно обойтись консервативным лечением. А при запущенной болезни поможет только хирургическое вмешательство.
Не нужно шутить со своим здоровьем!
Чаще этот синдром проявляется у подростков в возрасте от 10 до 18 лет, особенно у тех, кто занимается спортом. По болезненным ощущениям в колене можно сделать вывод о начале разрушения хряща. Заболевание излечимо, если обратиться за медицинской помощью вовремя.
Причины
В детском и подростковом возрасте скелет еще до конца не сформирован, поэтому кости подвержены травмированию. В 20% случаев болезнь Осгуда-Шлаттера диагностируют у подростков, занимающихся спортом.
У взрослых эта патология большеберцовой кости встречается редко.
Наиболее распространенная причина заболевания у подростка – травмы коленного сустава, а именно повреждение связок, вывихи, переломы голени и надколенника. Патология развивается следующим образом:
- Повреждение большеберцовой кости из-за регулярных перегрузок. Поскольку скелет еще растет, участки роста сформированы хрящевой тканью, которая менее прочная, нежели костная.
- Спазм мышц, который провоцирует нарушение кровотока.
- Некроз бугристости кости.
Болезнь Шляттера у детей может появиться при занятии спортом, участии в спортивных соревнованиях, при выполнении упражнений на физкультуре, которые связаны с нагрузками на суставы коленей.
Наибольшие шансы заболеть у тех подростков, которые занимаются баскетболом, волейболом, футболом, хоккеем, спортивной гимнастикой и фигурным катанием.
Симптомы
На начальном этапе признаки болезни Шляттера малозаметны. Ребенка беспокоят болезненные ощущения в колене во время приседаний, сгибаний в коленном суставе или других видах физической нагрузки.
Со временем боль приобретает ярковыраженный постоянный характер. В основном она усиливается во время ходьбы и стихает в состоянии покоя. Ребенка могут беспокоить приступы боли режущего характера в области голени и колена, где соединяются сухожилия надколенника и бугристости большеберцовой кости.
Среди других симптомов можно выделить:
- припухлость коленного сустава;
- мышечное напряжение;
- излишняя подвижность коленного сустава;
- болезненность при пальпации, прощупывание твердого выступа (шишки);
- ограничение подвижности (в остром периоде).
При болезни Шляттера симптомы могут не покидать пациента от нескольких недель до нескольких месяцев.
Признаки воспаления в виде повышения температуры тела отсутствуют. У ребенка поражается только одно колено, довольно редко происходит поражение обеих конечностей.
При переходе заболевания в хроническую стадию периоды обострения сменяются ремиссией. Болезнь может длиться до 2 лет, а затем наступает выздоровление.
Какой врач лечит болезнь Шляттера?
К лечению болезни Шляттера нужно приступать только после посещения лечащего врача. Самолечение недопустимо. Лечебный курс может назначить травматолог, ортопед или хирург.
Диагностика
Диагноз ставят после прохождения обследования, которое выглядит так:
В редких случаях не обойтись без МРТ.
Лечение
Заболевание хорошо поддается излечению, главное, вовремя обратиться за помощью и выполнять все рекомендации врача.
Можно ли заниматься спортом во время лечения? На период терапии и реабилитации о спорте нужно забыть, необходимо избегать любых перегрузок сустава. Лечение болезни Шляттера будет эффективным только при изменении образа жизни. Обязательна лечебная гимнастика и соблюдение диеты. Необходимо принимать поливитаминные комплексы.

Болезнь Шляттера коленного сустава можно лечить консервативным или оперативным путем. К последней методике прибегают только при возникновении осложнений.
У детей
Болезнь Шляттера у детей и подростков может проходить самостоятельно, без лечения. Терапия нужна лишь при развитии осложнений:
- переход заболевания в хроническую стадию, когда симптомы сохраняются даже после окончания роста скелета;
- формирование шишки на колене, которая не рассасывается и доставляет болезненные ощущения во время ходьбы;
- значительная припухлость коленного сочленения.
Терапия зависит от степени развития болезни Шляттера. Лечение может ограничиться использованием бандажа или эластичного бинта для фиксации колена. Возможно, нужно будет носить корсет для обездвиживания конечности.
При сильных болезненных ощущениях необходимо использовать противовоспалительные и обезболивающие мази, например, Диклофенак.
Хороший эффект в лечении заболевания дают физиотерапевтические процедуры:
- ультразвуковая терапия;
- лазеротерапия;
- магнитотерапия;
- электрофорез;
- тепловые процедуры – прогревание парафином, озокеритом;
- гидромассаж;
- ударно-волновая терапия;
- массаж.
Курс физиотерапевтических процедур составляет 3-6 месяцев.
В период прохождения лечения пациентам необходимо ограничить нагрузки на больной коленный сустав. Нельзя бегать, прыгать, приседать или стоять на коленях. Разрешено плаванье в бассейне.
Детям до 14 лет операция противопоказана.
У взрослых
Лечение заболевания у взрослых аналогично детскому. Необходимо носить бандаж, а также посещать физиопроцедуры. Если эффективность от консервативной терапии отсутствует, то показано оперативное вмешательство.
Операция проводится при помощи эндоскопа. В послеоперационный период пациент должен носить бандаж, заниматься ЛФК и посещать физиотерапевтические процедуры.
Лечение в домашних условиях
Терапия народными средствами может стать дополнением к основному курсу, но не основой лечения.
Вылечить Шляттера в домашних условиях можно при помощи ношения бандажа, прогревания грязями и парафином, а также масляными компрессами. Их нужно делать на ночь. Можно использовать подсолнечное или оливковое масло, подогреть его и нанести на тряпочку. Затем приложить компресс к больному месту, завернуть в целлофан и обвернуть теплым полотенцем.
Травяные компрессы помогут избавиться от боли и припухлости. Для приготовления необходимо залить кипятком по 5 ст. л. корней окопника и чернокорня, настоять 12 ч. Компресс ставить на ночь.
Для повышения эффективности терапии нужно пить отвар шиповника. Он повышает иммунитет.
Лечение народными средствами может длиться от одного до нескольких месяцев, в зависимости от степени болезни.
Осложнения
Неприятные последствия сохраняются только при неправильном или недостаточном лечении. Больного могут беспокоить болезненные ощущения, которые будут появляться после любой физической нагрузки. Может остаться шишка на коленной чашечке.
Тяжелые осложнения возникают редко:
- кровоизлияние;
- разрыв связок;
- бурсит;
- некроз бугристости большеберцовой кости;
- остеоартроз или деформация коленного сустава;
- смещение надколенника вверх.
При таких патологиях нарушается функционирование коленного сустава, ограничивается подвижность.
Профилактика
Чтобы избежать болезни Шляттера у подростков, необходимо соблюдать такие рекомендации:
- при занятии спортом нужно чередовать нагрузки с отдыхом, в этот период очень важно правильное питание;
- при травмах или любых повреждениях коленного сустава необходимо обращаться за медицинской помощью, обязательно проходить полный курс лечения;
- нельзя перегружать конечности.
Только своевременное обращение в больницу является залогом здоровья подростка. Нужно быть внимательным к своему здоровья, тогда удастся избежать более серьезных осложнений.
